Что это такое? 🤓
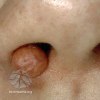
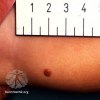
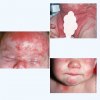
Картирование новообразований - метод, который позволяет увеличить точность диагностики меланомы у пациентов из группы риска.
⠀
Кому нужен? 🧐
Картирование родинок не требуется всем. Допустим, у вас до 50 родинок и вы не входите в группу риска, в таком случае обычного профилактического осмотра с дерматоскопией будет более чем достаточно.
Но если:
у вас уже была меланома
общее количество родинок превышает 100
у вас имеется много клинически атипичных родинок
диагностирован FAMM синдром или синдром диспластических невусов
вам рекомендовано проведение данной процедуры! 💯
⠀
В чем суть метода?📍
Первым этапом происходит фотографирование всей поверхности кожи в марко режиме в стандартизированных позах.
Затем на цифровой карте вашего тела отмечаются те образования, за которыми будет установлено наблюдение, и к ним прикрепляется фотография дерматоскопического изображения.
При следующем посещении (через полгода или год, в зависимости от факторов риска) производится повторное фотографирование. При сравнении макро фотографий определяются новые образования, а также сравниваются дерматоскопические изображения тех родинок, за которыми было установлено наблюдение. При выявлении изменений в наблюдаемой родинке, проводится биопсия и гистологическое исследование. 🔪
Процедура составления цифрового паспорта кожи может проводиться на аппарате РДС (тогда родинки картируются вручную) или на Fotofinder (картирование более компьютеризировано). Более того, аппараты Fotofinder дружат между собой по всему миру и, даже если вы переезжаете, есть возможность переноса информации с аппарата на аппарат без потери данных. 🤝🏻
⠀
Автор — дерматолог Екатерина Заводько
⠀
*в Everyday Clinic картирование не проводится.
Картирование новообразований - метод, который позволяет увеличить точность диагностики меланомы у пациентов из группы риска.
⠀
Кому нужен? 🧐
Картирование родинок не требуется всем. Допустим, у вас до 50 родинок и вы не входите в группу риска, в таком случае обычного профилактического осмотра с дерматоскопией будет более чем достаточно.
Но если:
у вас уже была меланома
общее количество родинок превышает 100
у вас имеется много клинически атипичных родинок
диагностирован FAMM синдром или синдром диспластических невусов
вам рекомендовано проведение данной процедуры! 💯
⠀
В чем суть метода?📍
Первым этапом происходит фотографирование всей поверхности кожи в марко режиме в стандартизированных позах.
Затем на цифровой карте вашего тела отмечаются те образования, за которыми будет установлено наблюдение, и к ним прикрепляется фотография дерматоскопического изображения.
При следующем посещении (через полгода или год, в зависимости от факторов риска) производится повторное фотографирование. При сравнении макро фотографий определяются новые образования, а также сравниваются дерматоскопические изображения тех родинок, за которыми было установлено наблюдение. При выявлении изменений в наблюдаемой родинке, проводится биопсия и гистологическое исследование. 🔪
Процедура составления цифрового паспорта кожи может проводиться на аппарате РДС (тогда родинки картируются вручную) или на Fotofinder (картирование более компьютеризировано). Более того, аппараты Fotofinder дружат между собой по всему миру и, даже если вы переезжаете, есть возможность переноса информации с аппарата на аппарат без потери данных. 🤝🏻
⠀
Автор — дерматолог Екатерина Заводько
⠀
*в Everyday Clinic картирование не проводится.
Источник: https://vk.com/wall-163570056_534
Пост №19281, опубликован 22 июн 2023