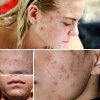
Продолжим рассказывать вам про ситуации, которые могут усложнить приятный летний отдых.
⠀
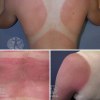
Солнечный ожог развивается при нахождении на солнце без должной защиты от УФ-излучения — солнцезащитными средствами и одеждой.
⠀
Симптомы солнечного ожога:
● повышение температуры кожи
● покраснение кожи в местах воздействия солнца
● мелкие пузырьки на коже, наполненные прозрачной жидкостью
● боль
● шелушение кожи, обычно через несколько дней после ожога
⠀
Как же помочь себе при появлении этих симптомов?
● как можно скорее уйдите с солнца
● не вскрывайте появившиеся на коже пузырьки
● примите прохладный душ, ванну или приложите к пострадавшим участкам влажное полотенце
● после водных процедур не вытирайте кожу насухо, а лишь немного промокните ее
● на слегка влажную кожу нанесите увлажняющий лосьон, его можно предварительно охладить
● пейте больше жидкости
● при интенсивных болевых ощущениях примите парацетамол или ибупрофен
● защищайте пострадавшие участки от солнечных лучей
⠀
Когда обратиться к врачу?
● на вашей коже появились отеки или крупные пузыри
● у вас лихорадка, озноб, тошнота, головокружение
● солнечные ожоги у детей раннего возраста
⠀
Как предотвратить солнечные ожоги?
● закрывайте кожу одеждой
● используйте солнцезащитные средства с высоким фактором защиты в достаточном количестве
● не находитесь на солнце с 12 до 16
⠀
Автор — аллерголог и педиатр Мария Махова
⠀
Солнечный ожог развивается при нахождении на солнце без должной защиты от УФ-излучения — солнцезащитными средствами и одеждой.
⠀
Симптомы солнечного ожога:
● повышение температуры кожи
● покраснение кожи в местах воздействия солнца
● мелкие пузырьки на коже, наполненные прозрачной жидкостью
● боль
● шелушение кожи, обычно через несколько дней после ожога
⠀
Как же помочь себе при появлении этих симптомов?
● как можно скорее уйдите с солнца
● не вскрывайте появившиеся на коже пузырьки
● примите прохладный душ, ванну или приложите к пострадавшим участкам влажное полотенце
● после водных процедур не вытирайте кожу насухо, а лишь немного промокните ее
● на слегка влажную кожу нанесите увлажняющий лосьон, его можно предварительно охладить
● пейте больше жидкости
● при интенсивных болевых ощущениях примите парацетамол или ибупрофен
● защищайте пострадавшие участки от солнечных лучей
⠀
Когда обратиться к врачу?
● на вашей коже появились отеки или крупные пузыри
● у вас лихорадка, озноб, тошнота, головокружение
● солнечные ожоги у детей раннего возраста
⠀
Как предотвратить солнечные ожоги?
● закрывайте кожу одеждой
● используйте солнцезащитные средства с высоким фактором защиты в достаточном количестве
● не находитесь на солнце с 12 до 16
⠀
Автор — аллерголог и педиатр Мария Махова
Источник: https://vk.com/wall-163570056_535
Пост №19993, опубликован 24 июн 2023